Osteochondroza to choroba układu kostnego, charakteryzująca się zmianami w tkance chrzęstnej. W wyniku rozwoju choroby zmniejsza się zdolność do pracy człowieka, zaburza krążenie krwi i integralność krążków kręgowych. Najczęściej choroba rozwija się w wyniku otyłości, braku aktywności fizycznej, częstego spędzania czasu przy komputerze czy prowadzenia samochodu.
Objawy osteochondrozy szyjki macicy
Osteochondroza kręgosłupa szyjnego w miarę jej rozwoju charakteryzuje się następującymi objawami:
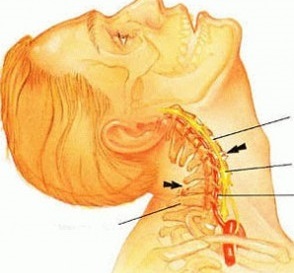
Ból szyi z osteochondrozą szyjki macicy
- Ciągłe bóle głowy. Pacjenci z osteochondrozą na ogół odczuwają bóle głowy, które nasilają się po ostrym skręcie szyi lub nagłym ruchu głowy.
- Ból szyi, który może promieniować do okolicy barku. Często pojawia się rano, bezpośrednio po śnie, zmniejsza się lub całkowicie zanika po rozgrzaniu mięśni karku.
- Lumbago szyjki macicy, charakteryzujące się ostrym bólem szyi, stwardnieniem mięśni w dotkniętym obszarze i ograniczoną ruchomością.
- Ból mostka lub pęcherzyka żółciowego. Pacjenci najczęściej podejrzewają, że mają patologię układu sercowo-naczyniowego, ale przyjmowanie nitrogliceryny nie łagodzi bólu. Gdy osteochondroza szyjki macicy objawia się bólem w mostku, pacjenci skarżą się na zmniejszenie siły mięśni ramion.
- U prawie wszystkich pacjentów z osteochondrozą można usłyszeć charakterystyczne chrupanie i skrzypienie, jeśli poprosisz osobę o przechylenie głowy w różnych kierunkach.
- Chrypka głosu.
- Osteochondroza szyi może objawiać się drętwieniem języka, opuszkami palców (objaw występuje w wyniku ucisku nerwów i naczyń znajdujących się obok krążków międzykręgowych.
- Podwyższone ciśnienie krwi.
- Niedowład kończyn, zmniejszona siła mięśni kończyn.
Przyczyną powyższych objawów jest uszkodzenie tkanki łącznej i krążków międzykręgowych, a następnie ich deformacja. W wyniku procesów patologicznych dyski zarastają formacjami kostnymi, powstają osteofity, które ściskają i uszkadzają naczynia krwionośne i ścieżki nerwowe.
Etapy choroby
Osteochondroza kręgosłupa szyjnego rozwija się w kilku etapach. Im bardziej postępuje choroba pacjenta, tym więcej objawów staje się, tym poważniejsze stają się powikłania choroby.
Osteochondroza szyjki macicy stopnia 1. charakteryzuje się uszkodzeniem jądra miażdżystego krążka międzykręgowego. W przypadku zaburzeń metabolizmu w organizmie następuje zniszczenie jądra miażdżystego, które jest strukturą związków biopolimerowych. Początkowo traci wodę, stopniowo wysycha, a zatem zmniejsza się. Jego siła znacznie spada, a kręgosłup coraz trudniej radzi sobie z aktywnością fizyczną. Na tym etapie choroby osoba nie odczuwa bólu, nie szuka pomocy medycznej. Jeśli zaczniesz identyfikować osteochondrozę na tym etapie, pacjent nie będzie potrzebował leczenia farmakologicznego.
Osteochondroza szyjki macicy stopnia 2 charakteryzuje się uszkodzeniem pierścienia włóknistego w krążku międzykręgowym. Na powierzchni dysku pojawiają się pęknięcia i rozdarcia w wyniku silnego i nierównomiernego obciążenia kręgosłupa. Ze względu na to, że pierścień włóknisty staje się cieńszy, jądro jest całkowicie wyciskane w powstałe łzy i pęknięcia, rozszerzając je w ten sposób. W rezultacie dysk powiększa się, zaczyna wystawać poza krawędzie kręgów. Zjawisko to nazywa się wypukłością dysku. Osteochondroza szyjki macicy II stopnia to etap choroby, w którym osoba po raz pierwszy odczuwa ból.
Osteochondroza szyjki macicy stopnia 3 charakteryzuje się tworzeniem przepukliny. Pierścień włóknisty nie tylko staje się cieńszy, ale pęka, więc jądro miażdżyste „przepływa” do przestrzeni podgłośniowej, tworząc przepuklinowy dysk. W wyniku rozwoju procesu cierpią wszystkie otaczające tkanki - więzadła i mięśnie, nerwy i naczynia krwionośne.
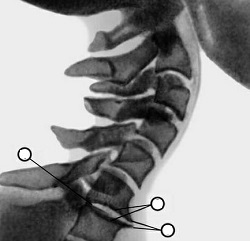
Z biegiem czasu układ kostny kręgów zmienia się: krawędzie kręgów zmieniają kształt, stają się żebrowane, a nawet ostre. Mięśnie wokół zmienionego układu kostnego kurczą się mimowolnie, ograniczając w ten sposób ruchomość kręgosłupa. Wszystkie włókna nerwowe biegnące przez rdzeń kręgowy są upośledzone, zaburzone jest przewodzenie impulsów nerwowych z mózgu do narządów i tkanek. Ważne jest, aby objawy osteochondrozy pojawiały się w zależności od lokalizacji osteochondrozy.
Osteochondroza szyjki macicy 4. stopnia charakteryzuje się zwyrodnieniową rekonstrukcją kręgosłupa. Po destrukcyjnych procesach w organizmie zaczynają dominować procesy regeneracji. Czwarty etap trwa około roku. W tym czasie zmienia się charakter wzrostu kości w zdeformowanym kręgu. Kość zaczyna rosnąć na szerokość, dzięki czemu zwiększa się obszar kręgu. Takie wzrosty w medycynie nazywane są osteofitami. Dzięki nim zmniejsza się ruchomość kontuzjowanego kręgosłupa, a procesy jego niszczenia zostają zawieszone. Z biegiem czasu siedzący tryb życia całkowicie staje się statyczną kolumną kostną.
A jeśli zespół bólowy się zmniejszy, zaciśnięte nerwy i naczynia krwionośne pozostają na miejscu, są ściskane nie tylko przez dyski i kręgi, ale także przez uformowane osteofity. Takie procesy muszą być odpowiednio leczone, aby zapobiec konsekwencjom choroby.
Powikłania osteochondrozy szyjki macicy
Główne konsekwencje rozwoju osteochondrozy szyjki macicy to:
- Zaburzenia naczyniowe (ucisk tętnic);
- Tworzenie przepuklin o różnym nasileniu;
- uraz rdzenia kręgowego;
- tworzenie osteofitów;
- Ograniczona ruchomość kręgosłupa.
Jakie powikłania osteochondrozy szyjno-piersiowej mogą się wiązać? Najbardziej niebezpieczną konsekwencją jest pogorszenie dopływu krwi do mózgu. W wyniku ucisku tętnic do mózgu dostaje się mniej krwi, a istota szara jest słabo zaopatrywana w tlen.
Jeśli u pacjenta wystąpi zespół tętnicy kręgowej - gdy kluczowy szlak krwi do mózgu zostanie uszczypnięty, to osoba cierpi na zawroty głowy, omdlenia.
Oprócz upośledzenia świadomości pacjenci z osteochondrozą kręgosłupa szyjnego doświadczają zaburzeń widzenia i słuchu. Oprócz drętwienia kończyn można rozwinąć zespół Dupuytrena, który charakteryzuje się usztywnieniem rąk. W wyniku rozwoju zespołu ruchliwość palców zostaje utracona.
Nadciśnienie i dystonia wegetatywno-naczyniowa (VVD) są uważane za częste powikłania. Wadą kosmetyczną, która pojawia się w wyniku rozwoju osteochondrozy, jest tworzenie się kłębu („kopczyk” tkanki chrzęstnej z tyłu głowy).
Metody leczenia
Wybór leczenia osteochondrozy szyjki macicy zależy od stopnia zaawansowania choroby. Leczenie polega na przepisywaniu przez lekarza leków niesteroidowych, przeciwbólowych i przeciwskurczowych. Dawkowanie leku jest dostosowywane według uznania lekarza.
Fizjoterapia jest często zalecana w leczeniu osteochondrozy kręgów szyjnych. Za pomocą ćwiczeń można nie tylko usunąć ból, ale także zmniejszyć stan zapalny, wzmocnić mięśnie pleców i zmniejszyć ryzyko powikłań.
Masaż ma ogólne działanie wzmacniające. Po zakończeniu masażu pacjent z osteochondrozą straci napięcie i ból, a ukrwienie wzrośnie.
Kiedy leki nie pomagają, lekarze muszą przepisać operację. Podczas operacji lekarze usuwają części krążka międzykręgowego, które uciskają korzenie nerwowe.
Najlepszą terapią jest połączenie kilku metod. Leczenie musi być połączone z masażem, ćwiczeniami fizjoterapeutycznymi i gimnastyką.
Niektórzy lekarze uważają, że akupunktura i preparaty ziołowe są skuteczną metodą leczenia.
Zapobieganie
Proste metody mogą być stosowane w celu zmniejszenia bólu i zapobiegania rozwojowi osteochondrozy kręgosłupa szyjnego. Przede wszystkim każda osoba musi stale znajdować się w pozycji, która odciąża kręgosłup. Należy pamiętać o ćwiczeniach ugniatających mięśnie i wspomagających procesy metaboliczne w kręgosłupie. Aby uzyskać pozytywny wynik, należy postępować zgodnie z zaleceniami lekarza.
Kluczowe zalecenia:
- Równomiernie rozprowadzaj aktywność fizyczną na kręgosłupie. Aby to zrobić, ogranicz obciążenia pionowe, unikaj gwałtownych ruchów i ćwiczeń, które mogą uszkodzić kręgosłup. Należy unikać upadków lub skakania z dużych wysokości.
- Nie noś ciężkich przedmiotów, wyciągając ręce przed siebie. Przed podniesieniem przedmiotu z podłogi nie wolno pochylać się do przodu, ale kucać.
- Nie przesuwaj przedmiotów w jednej ręce, wskazane jest rozłożenie obciążenia na obie kończyny. Jeśli nie jest to możliwe, ładunek należy umieścić w walizce na kółkach lub w plecaku.
- Jeśli konieczne jest przenoszenie dużego obciążenia, przed pracą należy założyć szeroki pas lub kupić specjalny gorset.
- Noś wygodne buty.
- Najlepszą profilaktyką choroby jest pływanie, regularna gimnastyka, prysznic kontrastowy.
- Należy unikać stresujących sytuacji.
- Musisz pamiętać o zasadach zbilansowanej diety.
- Pozbądź się złych nawyków.
Należy zrozumieć, że o wiele łatwiej jest zapobiegać chorobie niż ją długo i wytrwale leczyć. Jeśli operacja nie jest wymagana we wczesnych stadiach choroby, późniejsze etapy osteochondrozy wymagają interwencji chirurgicznej.

















































